结直肠癌(CRC)是我国常见的恶性肿瘤之一。根据GLOBOCAN 2020数据,2020年中国结直肠癌新发病例55.5万例,其中男性31.9万例,女性23.6万例,占全部恶性肿瘤发病的12.2%,在全部恶性肿瘤中居第2位,居消化道肿瘤第1位。
大量的研究和实践已经表明结直肠癌筛查和早诊早治可以有效降低结直肠癌的死亡率。为改变我国结直肠癌高发病率、高死亡率和低早期诊断率的现状,早期结直肠癌筛查措施亟待在国内推广。
CRC筛查的基本要点
相关概念
1、人群筛查:也称为自然人群筛查或无症状人群筛查,是采用标准化设计的筛查方案,进行以人群为基础的筛查。多由国家或地区相关部门统一组织,统一投入,以各种手段督促符合筛查条件的全体人群,在规定的、相对集中的时期内参与筛查。
2、伺机筛查:也称为机会性筛查或个体筛查,是一种基于临床,针对就诊者或体检个体的筛查。依托现有医院、体检中心、社区门诊实施,无需额外资源支持,根据个体情况灵活选择筛查方式,旨在早期检出结直肠肿瘤(包括部分癌前病变),优化治疗效果,但无法判断是否可降低某一人群或地区的结直肠癌发病率。
筛查目标
1、筛查长期目标:降低人群结直肠癌死亡率和发病率。
2、筛查中期目标:提高早期癌在结直肠癌总体中所占的比例,降低筛查间期结直肠癌的发病率。
3、筛查短期目标:提高人群筛查率,提高早期结直肠癌及重要癌前病变检出率,提高结直肠镜检查质量。
筛查方法
1、粪便隐血试验(FOBT)
2、粪便DNA检测
3、结直肠镜检查
4、其他筛查方法:
①乙状结肠镜筛查
②结肠CT成像技术
③结肠胶囊内镜筛查
④血浆Septin9基因甲基化检测
⑤粪便丙酮酸激酶(M2-PK)检测
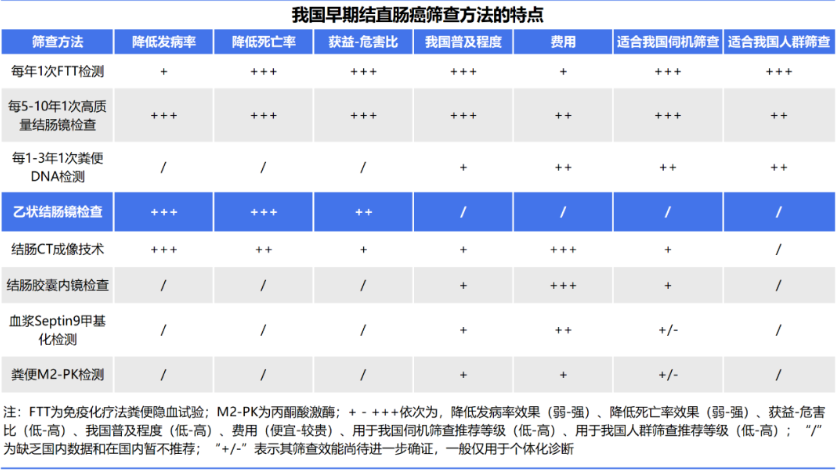
《中国早期结直肠癌筛查流程专家共识意见2019,上海》推荐的筛查方法:(1)FIT,推荐筛查周期为每1年1次。(2)粪便DNA检测,建议筛查周期为每1~3年1次。(3)结肠镜检查,推荐筛查周期为每5~10年1次高质量结肠镜检查。人群筛查主要选用上述推荐方法;伺机筛查时,为提高筛查参与率,应结合各方法特点,充分考虑个人意愿,灵活、综合选用筛查方法。
常用的结直肠癌筛查方法概述
01
粪便隐血试验(FOBT)
FOBT 的原理是通过检测粪便中携带的微量血红蛋白(Hb),判断患者的一般健康情况以及有无消化系统出血状况。
目前,结直肠癌筛查工作已经在包括我国在内的全球多个国家及地区广泛开展,其中应用最主要、最普遍的筛查方法为 FOBT。
近年来FOBT不断优化及改进……
化学法 FOBT 又称愈创木酯法(gFOBT),利用的是Hb的降解产物血红素与无色的愈创木酯发生氧化反应进而在特殊试纸上显色的原理。
研究表明,gFOBT 可降低 17%~20% 的肠癌发病率,以及 15%~33% 的肠癌死亡率。gFOBT 的优势体现在成本低廉、检测便捷且快速,而不足之处在于该方法容易受食物、药物和上消化道出血的影响,假阳性率过高。
因gFOBT灵敏度及特异度均较低,所以其逐渐被免疫法 FOBT(FIT)替代。
与 gFOBT 相比,FIT 诊断上消化道出血的假阳性率低,诊断下消化道出血的灵敏度和特异度更高,在筛查结直肠癌及进展期腺瘤等癌前病变中具有独特优势。
目前,用于筛查结直肠癌的 FIT 主要包括以下两种:免疫胶体金法、免疫数值化法。
FIT 的全自动操作模式输出数值化结果,客观反映消化道出血程度,配合结肠镜检查可以尽早发现高危人群并及时处理,更适用于大样本量的人群普查,但需注意的是,FIT 存在免疫钩状效应及抗原过剩时的后滞现象,在临床使用过程中仍可能出现假阴性结果。
02
粪便DNA检测
随着分子生物学和表观遗传学的研究进展,粪便 DNA 检测为结直肠癌筛查又提供了一种安全、快捷、精准的方法。
结肠病变,如腺瘤性和锯齿状息肉中包含的 DNA ,以及肠道脱落细胞中含有肿瘤改变的 DNA ,均可以在粪便标本中通过敏感的检测方法检测到,这些检测方法通过发现特定的遗传和表观遗传生物标志物来区分肿瘤病变和非肿瘤组织。
研究表明,mt-sDNA 检测诊断消化道肿瘤的灵敏度远高于推荐的 FIT。mt-sDNA 检测对晚期腺瘤和无柄锯齿性息肉的检出率均高于 FIT(分别为 42.4% 与 23.8%、 42.4% 与 5.1%)。
即使检出病变的整体特异性较低,但与 FIT 相比,mt-sDNA 检测能检出更多结直肠癌及癌前病变。目前,大量研究已经证实了粪便基因检测在早期发现、早期诊断结直肠癌中的应用价值。
来自结直肠癌患者的粪便标本通常含有脱落的肿瘤细胞,粪便 DNA 异常甲基化通过引起转录沉默、DNA 构象及稳定性改变等控制基因表达,诱导肿瘤细胞增殖、分化,与肿瘤发生、发展之间存在密切联系,故在无创粪便样品中检测特定基因的甲基化 DNA 是实现结直肠癌和癌前病变检测的一种新策略。
基于粪便 DNA 的 DNA甲基化检测常使用几种表观遗传生物标志物,如 BMP3、NDRG4、SDC2、SFRP2、TFPI2 和 VIM,已被视为早期结直肠癌检测的潜在无创工具。
03 结肠镜检查
乙状结肠镜(FS)发现检查部位结肠癌的灵敏度高达 95%,发现直径 ≥ 10 mm 进展期腺瘤的灵敏度达 70%,但 FS 检查有自身局限性,只能看到结肠远端 1/3,相较于全结肠镜检查更容易造成漏诊。如果在使用 FS 过程中发现了检查部位病变,则仍需要进一步行全结肠镜检查来明确病变分布,故目前不推荐其用于结直肠癌筛查。
结肠镜检查 + 病理活检是目前公认的诊断结直肠癌的最佳方法。作为肠癌筛查中的核心环节,结肠镜检查对结直肠癌有更高的灵敏度(>95%)。
结肠镜检查的优点在于直视肠腔,精确度高,在发现病变的同时就可以清除病灶;缺点是检查前被检查者需限制饮食,肠道准备烦琐,花费昂贵,而其作为一种侵入性检查,有出血等多种并发症发生风险,被检查者有畏惧感,依从性较差。
对于早期癌症的检测,结肠镜检查对检查医师的经验和水平也有一定要求,而且,使用结肠镜检查作为初筛需要大量人力和设备,鉴于我国内镜相关医疗资源不足的现状,其应用受到很大限制。
04
其他筛查方法
胶囊内镜、循环肿瘤细胞(CTC)、Septin9 基因甲基化等循环肿瘤 DNA(ctDNA)标志物、血液及粪便的 RNA 与蛋白标志物、粪便菌群标志物、尿液标志物检查等筛查方法尚处于研究阶段,其灵敏度、特异度以及对降低 CRC 发病率及死亡率的效用尚不明确,暂不能投入临床应用。
总结:目前,CRC的早期筛查包括基于直接可视化的检测,如结肠镜检查、CT结肠造影和结肠胶囊内镜;基于血液的检测,如血清肿瘤标志物检测和血清循环肿瘤DNA(ctDNA)检测;基于粪便的检测,如粪便隐血试验、粪便DNA检测和肠道菌群检测。
CRC早期筛查的方法多种多样,不同类型的检测方法都有其各自的优缺点,尽管目前有些新兴的 CRC 非侵入性早筛手段表现出较好的结果,但对于早期病变的总体识别能力不强,应用于临床的价值有限,所以提高筛查人群的依从性,探索准确的结直肠肿瘤生物标志物和安全、稳定的非侵入性检测方法成为这一领域的迫切需要,具有重要的临床意义。