
子宫颈癌不仅发病率高,而且会严重危害女性健康。 据统计,我国子宫颈癌的发病率居于女性恶性肿瘤中的第二位,2020年报道的新发病例和死亡病例约为11万和5.9万例,分别占全球新发病例和死亡病例的18%和17%[1,2]。
在子宫颈癌的发生发展中,高危型HPV的持续感染是重要的因素。目前,诸多共识及指南都推荐HPV DNA用于子宫颈癌的初筛。在2022年10月发表的《HPV DNA检测应用于健康体检人群子宫颈癌初筛的专家共识》中,对健康体检人群的筛查推出了5项共识意见,下面一起来学习!
共识意见1:推荐高危型HPV DNA检测作为体检人群首选的子宫颈癌初筛方法。
高华荣等[3]通过研究发现,HPV DNA检测对AS-CUS人群分流效果中高危型HPV灵敏度90.55%,特异度为78.24%,HPV16/18类型合并检测灵敏度为56.44%,特异度为95.67%,与张韶凯等研究结果一致。认为HPV DNA分型检测对CIN早期筛查和AS-CUS人群分流有着较高的灵敏度和特异度,有很好的临床应用价值。
国内外诸多的研究证据也都表明,HPV检测筛查CIN2+的灵敏度、特异性都较高,其灵敏度可达97%、特异度达85%。同时,HPV检测主要通过仪器检测判别,具有更好的客观性。
因此,相比其他筛查方法,HPV检测不仅可以最大限度地筛查出高风险人群,而且可以延长筛查间隔,提高筛查效率。同时,对筛出的风险人群已经有了进一步切实可行的筛查管理策略,从而可以早期发现癌前病变,避免子宫颈癌的发生。
共识意见2:高危型HPV特指WHO确认的14种高危HPV亚型;推荐HPV16/18分型检测用于进一步风险人群的分层,检测应为定性检测。
2021年WHO发布的《子宫颈癌前病变筛查和治疗指南(第二版)》和2022年国家卫生健康委员会制定的《子宫颈癌筛查工作方案》,都推荐、确立了高危型HPV检测用于子宫颈癌初筛。
此外,WHO还特别强调:HPV DNA检测特指对一组高致癌性HPV基因型的检测,包括14种高危HPV型别(HPV16、18、31、33、35、39、45、51、52、56、58、59、66、68)。
所以说,HPV DNA检测应最大限度地综合考虑筛查的获益、经济负担和危害,避免过度检测。扩大非高危亚型的检测和盲目扩大分型,所获得的阳性结果可能误导临床医生错误的处置和治疗,导致众多健康体检人群不必要的焦虑和经济负担。
共识意见3:推荐HPV DNA检测人群为25岁以上,有性生活的女性,综合国际与国内的HPV初筛流程。
健康体检人群HPV初筛流程图如下:
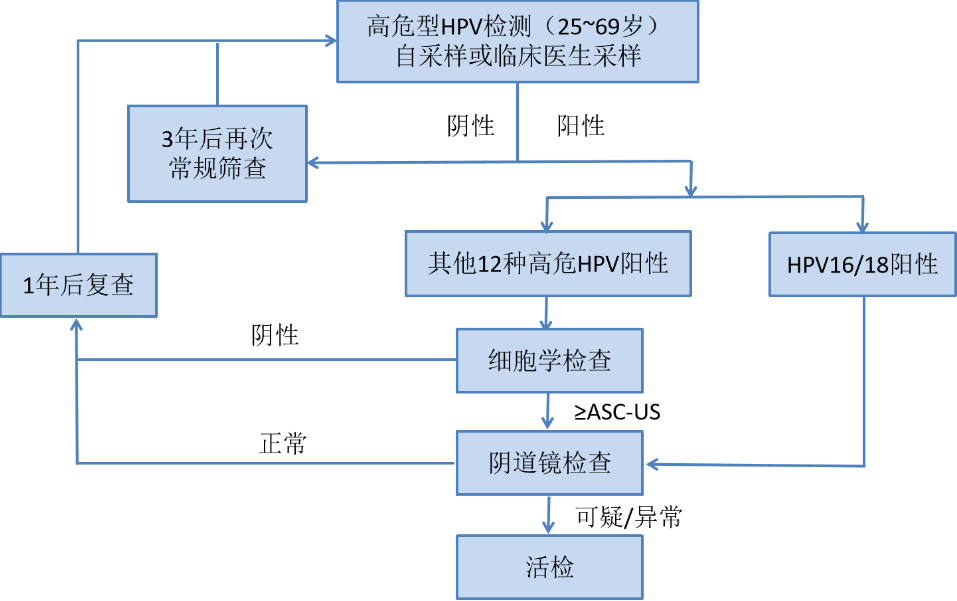
以上这一流程图综合参考了2015 ASCCP指南、2021 WHO指南及2022国家卫生健康委的《子宫颈癌筛查工作方案》,检测人群从65岁扩展到了69岁。
共识意见4:进行HPV DNA检测可采用临床医生采集的子宫颈样本或受检者自采样,首选经临床验证的基于PCR技术的DNA检测方法。
2021年,WHO发布《预防宫颈癌:WHO宫颈癌前病变筛查和治疗指南(第二版)》,推荐以HPV DNA检测作为宫颈癌筛查的首选筛查方法(包括自我取样),以提高宫颈癌筛查效果。
自采样HPV检测提供了一种新的宫颈癌筛查方式,有助于更多女性接受并更易获得筛查,提高筛查覆盖率;使卫生医疗机构能够克服社会文化、经济、交通等障碍开展筛查。基于经临床验证的PCR技术是自采样HPV DNA检测的首选方法,对CIN2/3+的灵敏度和特异度几乎等同于医生采样。
因此,专家共识建议自采样需遵循专业指导,首选经临床验证的基于PCR技术的DNA检测方法。
共识意见5:推荐优选国内外权威机构认可的应用于子宫颈癌初筛的HPV试剂,或经国家药品监督管理局临床一致性考核,检测性能与初筛试剂高度一致的产品。
HPV检测试剂对结果影响巨大,产品质量的可靠性尤其重要!目前我国市场上的HPV检测产品种类繁多,质量良莠不一。
初筛使用的HPV DNA检测试剂须经NMPA严格的临床验证,证实用于子宫颈癌筛查结果可靠的产品方可使用。
